Le stenting carotidien
En quoi consiste le stenting carotidien ?
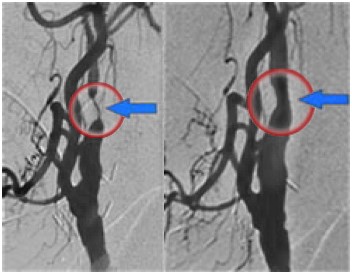
La sténose athéromateuse de l’artère carotide interne et la dysplasie carotidienne (ou web) peuvent être responsables d’une récidive d’accident vasculaire cérébral (AVC) malgré un traitement médical optimal. Le stenting carotidien peut alors être proposé chez certains patients, en alternative à la chirurgie conventionnelle, afin d’éviter un nouvel AVC.
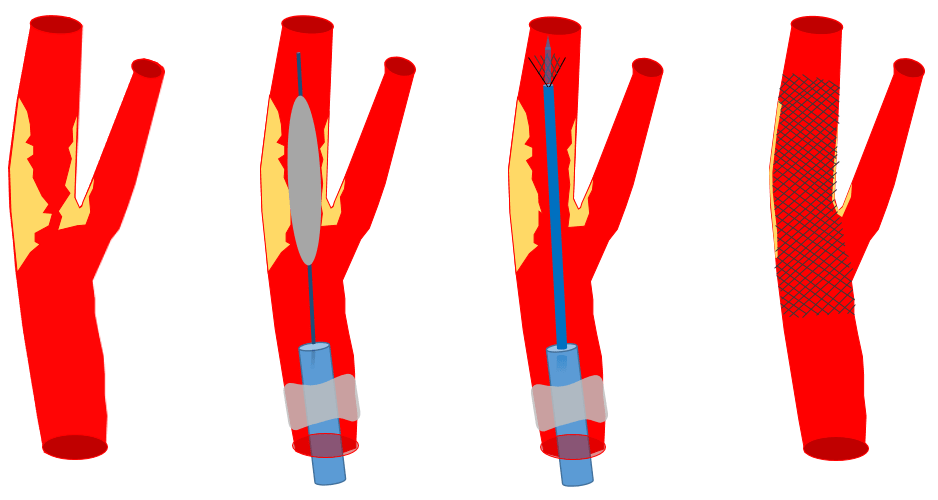
Il s’agit d’une intervention mini-invasive, consistant à implanter une endoprothèse (stent) en passant par une artère du pli de l’aine, sous contrôle radiologique, pour redonner à l’artère carotide un calibre normal.
Comment se déroule cette procédure ?
Quelques jours avant la procédure, le patient sera placé sous traitement antiagrégant plaquettaire afin de limiter le risque de formation de caillot lors de l’intervention et dans les suites. Ce traitement sera à maintenir pendant plusieurs mois après l’intervention.
La veille de l’intervention, le patient est hospitalisé dans le service de neurologie vasculaire. L’intervention est indolore, et réalisée sous légère sédation. Après anesthésie locale, le médecin introduit un cathéter du pli de l’aine jusque l’artère carotide à traiter, sous contrôle radiologique.
Après avoir bien visualisé le rétrécissement de l’artère carotide par injection de produit de contraste, le médecin dilate la sténose à l’aide d’un ballon d’angioplastie puis implante un stent (ou endoprothèse) pour redonner un calibre normal de l’artère. Différents dispositifs peuvent être utilisés afin de limiter le risque de migration de caillot ou de fragment de plaque d’athérome dans les artères du cerveau.
Le point de ponction au pli de l’aine est fermé à l’aide d’un dispositif dédié et un pansement compressif est mis en place pendant 24h.
La sortie est généralement autorisée après 48h de surveillance en neurologie vasculaire.
Quelles sont les complications possibles ?
Le principal risque de cette intervention est l’AVC pendant ou dans les suites immédiates de la procédure. Cet AVC peut être responsable d’un déficit neurologique focal et d’un handicap. Le risque de décès est exceptionnel.
Si un AVC ischémique survient pendant ou au décours de l’intervention, votre médecin neuroradiologue interventionnel mettra immédiatement tout en œuvre afin d’extraire ou dissoudre de caillot de sang et éviter l’apparition d’un déficit neurologique.
Les complications du point de ponction sont les plus fréquentes et sont en général bénignes.